아동 및 청소년의 대사증후군 유병여부에 따른 식생활 평가 및 관련 요인: 2007~2013 국민건강영양조사 자료를 중심으로
This is an Open-Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License ( http://creativecommons.org/licenses/by-nc/3.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
Abstract
The aim of this study was to assess a dietary status and to examine the factors related to the prevalence of metabolic syndrome in Korean children and adolescents. For this study, 5,576 subjects aged 10~18 years, who participated in the health and dietary intake survey (24h recall method) of the 2007~2013 Korea National Health and Nutrition Examination Survey (KNHANES), were sampled. The five components for the diagnosis of metabolic syndrome in the subjects were taken from the modified NCEP-ATP III. The total prevalence of metabolic syndrome among the subjects was 4.6%. The total prevalences of the metabolic syndrome components among the subjects were central obesity 8.4%, hypertriglyceridemia 18.8%, low HDL-cholesterol 13.4%, hypertension 22.4%, and hyperglycemia 5.2%. The gender, age, weight status, frequency of daily meals and eating-out frequency of subjects affected the prevalence of metabolic syndrome. Based on these results, There should be to improve the dietary guidelines and nutrition education to decrease the prevalence of metabolic syndrome for Korean children and adolescents.
Keywords:
child, adolescent, metabolic syndrome, dietary assessment, KNHANESI. 서론
대사증후군 (metabolic syndrome)은 복부비만, 이상지혈증, 고혈압 및 당뇨 등과 같은 대사 이상들이 서로 군집을 이루는 질환을 말하며( Isomaa et al. 2001; Park et al. 2006; Lutsey et al. 2008), 공복혈당 장애, 복부비만, 이상지혈증, 저HDL혈증 및 혈압상승 중 3가지 이상을 가지고 있으면 대사증후군으로 판정한다(Kim et al. 2016). 이러한 대사증후군을 일으키는 원인에 대해서는 아직까지 완전하게 밝혀지지 않았지만, 잘못된 식습관이 주된 영향 요인으로 보고되었다(Carnethon et al. 2004; Lobstein et al. 2004; Kim & Jo 2011; Han et al. 2014).
그러나 최근 들어 청소년기의 비만을 포함한 대사 이상 현상이 여러 나라에서 빠른 속도로 증가하는 것으로 보고되었다( Lobstein et al. 2004; Back 2008). 이러한 청소년기 대사 이상의 원인으로는 서구화된 식생활의 유입, 맞벌이 부부의 증가, 매식의 증가로 인한 식습관의 변화 및 학업의 과중으로 인한 신체활동의 감소가 그 원인으로 지적되고 있다(Kwon & Kim 2015; Yu & Song 2015). 또한, 청소년 이하 세대의 대사 이상으로 인한 대사증후군은 성인기까지 만성질병 및 다양한 합병증으로 이어질 수 있는 위험성을 내포하고 있으며(Back 2008; Kim 2012; Yu & Song 2015), 이 시기에 대사증후군과 관련된 대사 이상 요인의 수가 적으면 성인기에 대사증후군의 유병률이 낮은 것으로 보고되었다(Chen et al. 2005). 그러므로 아동 및 청소년기의 대사증후군 관련 요인은 성인기의 질병과 관련이 높아 이에 대한 예방이 필요할 것( Nam & Choi 2014)으로 보인다.
대사증후군과 관련된 요인을 파악하고 개선하기 위한 방안 및 아동, 청소년기의 올바른 식습관 형성을 위해서는 이에 영향을 미치는 요인들을 분석하는 것이 필요할 것으로 생각된다. 현재까지 수행된 아동 및 청소년 관련 대사증후군 관련 연구들을 살펴보면 대사증후군 패턴과 식이요인과의 연관성을 연구한 Yu & Song(2015)의 연구가 보고되었고, Kwon et al.(2013)의 연구에서는 어머니의 대사증후군 여부에 따라 청소년 자녀의 대사위험지표 및 식생활 요인에 대한 연구를 수행하였다. 또한, Nam & Choi(2014)의 연구에서는 아동 및 청소년을 대상으로 대사증후군 및 대사 이상 지표의 분포와 영양소 섭취를 성별, 연령 및 비만여부에 따라 분석하였고, Han et al.(2014)의 연구에서는 1998~2009년 국민건강영양조사 자료를 이용하여 청소년의 고탄수화물 식사와 고지방 식사가 대사증후군 위험요인에 미치는 영향을 조사한 것으로 보고되었다. 그러나 아직까지 아동 및 청소년을 대상으로 대사증후군 유병 여부에 따라 식습관 및 관련된 영향요인에 대해 분석한 연구는 성인을 대상으로 한 연구(Song et al. 2015)를 제외하고는 거의 진행되지 않은 것으로 나타났다.
따라서 본 연구에서는 2007~2013 국민건강영양조사 자료를 활용하여 만 10~18세 아동 및 청소년들의 대사증후군 유병 여부에 따라 일반적 사항 및 식생활 양상의 차이를 분석하고자 한다. 또한, 대사증후군 유병률에 영향을 주는 요인에 대해서도 분석하고자 한다. 이를 통해 아동 및 청소년들의 식생활 개선을 위한 가이드라인 및 식생활 교육 관련 자료 개발을 위한 기초를 제공하고자 한다.
Ⅱ. 연구방법
1. 조사대상자 및 항목
본 연구는 2007~2013년 실시한 국민건강영양조사(KNHANES; Korea National Health And Nutrition Examination Survey) 원시자료를 이용하였다. 이들 자료의 조사 대상자들 가운데 검진조사 및 건강설문 조사 중 대사증후군 유병 관련 검진 및 설문에 모두 참여하였고, 식생활 조사 및 식이섭취조사(24시간 회상법) 역시 참여한 만 7~18세 대상자 8,177명을 1차 대상자로 선정하였다. 다시 2차 대상자는 한국 청소년의 대사증후군에 대해 연구한 Ko et al.(2013)과 Yu & Song(2015)의 연구를 토대로 만 10~18세 아동 및 청소년을 대상으로 하였다. 이 중 1일 섭취한 총 열량이 500 kcal 미만이거나 5,000 kcal를 이상인 경우를 제외한 최종 조사대상자는 총 5,776명이었다. 본 연구에 활용된 국민건강영양조사는 질병관리본부 연구윤리심의위원회 승인(2007-02CON-04-P, 2008-04EXP-01-C, 2009-01CON-03-2C, 2010-02CON-21-C, 2011-02CON-06-C, 2012-01EXP-01-2C, 2013-07CON-03-4C)을 받아 수행하였다.
2. 일반적 사항
조사대상자의 일반적인 사항으로는 성별, 연령, 가구소득, 거주지역 및 스트레스 여부를 분석하였다. 이 중 거주지역은 도시 및 읍면지역으로 분류하였고, 연령은 Ko et al.(2013)의 연구와 같이 10-14세와 15-18세로 나누었다. 가구소득은 소득 사분위수(변수명: Ho_incm)문항을 이용하여 하, 중하, 중상, 상으로 분류하였다. 스트레스 여부(만 12세 이상의 대상자를 설문한 문항) 역시 국민건강영양조사의 문항 분류를 그대로 이용하였다. 비만 관련 사항은 대한소아과학회에서 제공하는 한국 소아·청소년 표준 성장도표를 활용하여 성별에 따른 연령별 BMI 백분위수를 산출하여 적용하였다(Moon et al. 2008). BMI 백분위수가 85 백분위수 미만인 경우에는 보통/저체중으로, 85 백분위수 이상 95 백분위수 미만은 과체중으로, 95 백분위수 이상인 경우 비만으로 판정하였다.
3. 식생활 관련 사항
식생활 관련 사항은 끼니, 간식 섭취 여부, 1일 섭취끼니 횟수, 외식횟수 및 식품안정성 여부를 분석하였다. 이 중 끼니(아침, 점심, 저녁)와 간식 섭취 여부는 끼니변수(변수명: N_meal)를 이용하여 섭취자와 비섭취자로 분류하였고, 주당 외식횟수는 외식 여부 변수[변수명: l_out_fq, 매식(배달음식, 포장음식 포함), 급식, 종교단체 등의 제공음식 포함]를 이용하여 ‘하루 1회 이상’, ‘주 1~6회’, ‘월 1~3회', '거의 안함'으로 분류하였다. 가정식 섭취횟수는 매식여부 변수를 이용하여 분류하였다. 식품안정성 여부는 국민건강영양조사의 식생활조사 항목에서 ‘다음 중 지난 1년 동안 귀댁의 식생활 형편을 가장 잘 나타낸 것은 어느 것입니까’라는 문항을 선행연구(Shim et al. 2008; Lee et al. 2015)들을 이용하여 다음과 같이 분류하였다. ‘우리 식구 모두가 원하는 만큼의 충분한 양과 다양한 종류의 음식을 먹을 수 있었다’는 ‘enough food secure’ 그룹으로 분류하였다. ‘우리 식구 모두가 충분한 양의 음식을 먹을 수 있었으나 다양한 종류의 음식을 먹지 못했다’는 ‘mildly food insecure’ 그룹으로, ‘경제적으로 어려워서 가끔 먹을 것이 부족했다’와 ‘경제적으로 어려워서 자주 먹을 것이 부족했다’는 ‘moderately/severely food insecure’ 그룹으로 분류하여 분석에 이용하였다.
4. 아동 및 청소년의 대사증후군 진단 기준
본 연구에 활용된 아동 및 청소년의 대사증후군 진단 기준은 선행연구(Ko et al. 2013; Nam & Choi 2014; Yu & Song 2015)들과 같이 Cook et al.(2003)과 Ford et al.(2005)이 미국의 국립 콜레스테롤 교육 프로그램(National Cholesterol Education Program, NCEP)의 성인 치료 패널(Adult Treatment Panel, ATP) Ⅲ 기준을 변형한 Modified NCEP-ATP Ⅲ 기준을 이용하였다. 공복혈당 기준은 100 mg/dL 이상, 복부비만은 대한소아과학회에서 제공하는 한국 소아·청소년 표준 성장도표를 활용하여 성별 및 연령 90 백분위수 이상을 이용하였고(Moon et al. 2008), 혈압기준은 2007년 소아청소년 정상 혈압 기준치(Lee et al. 2008)를 활용하여 성별, 연령 및 신장 90 백분위수 이상을 사용하였다. 중성지방 기준은 110 mg/dl 이상, HDL-콜레스테롤기준은 40 mg/dl 이하로 사용하였다. 이들 5가지 기준 중 3가지 이상에 해당되면 대사증후군 유병 그룹으로, 3가지 미만이면 정상 그룹으로 분류하였다.
5. 식품/영양소 섭취량
식품 섭취량은 식품 코드(변수명: n_fcode2)를 이용하여 총 18가지 식품으로 분류하였다. 영양소 섭취량 역시 식이섭취조사(24시간 회상법)에 수록된 조사대상자의 영양소 섭취량을 이용하였으며, 모든 섭취 자료는 개인별로 1일 식품 및 영양소 섭취량 변수를 통합하여 분석에 활용하였다.
6. 통계 분석
국민건강영양조사 자료는 단순 랜덤 추출자료가 아닌 층화다단확률추출에 의한 자료이므로 가중치(Weight), 층화변수(KSTRATA), 집락변수(PSU: Primary Sampling Unit)를 포함하여 분석하였다. 모든 분석은 SUDAAN ver 10.01 프로그램을 이용하였다.
연령별 대사증후군 유병여부에 따른 일반적인 사항과 끼니의 섭취 유무, 간식 섭취, 가정식 섭취 빈도 및 주 당 외식횟수와 같은 범주형 변수는 빈도분석을 실시하여 빈도와 가중치가 고려된 백분율(Weighted %)로 나타냈고, 유의성 검정은 χ2 검정을 실시하였다. 대사증후군의 구성요소, 즉 혈중 콜레스테롤, 중성지방, 이완기 및 수축기 혈압, 저밀도 지단백질, 체질량 지수, 허리둘레 등과 연령 및 1일 섭취끼니 횟수 및 식품/영양소 섭취량은 기술통계분석을 실시하여 평균과 표준오차로 나타냈다. 이에 대한 유의성 검정은 t-test를 실시하였고, 식품/영양소 섭취에 대한 유의성 검정은 일반선형모형(general linear model)을 이용하였고, 성별, 연령 및 에너지 섭취량을 보정변수로 이용하였다. 또한, 대사증후군 유병여부에 영향을 미치는 일반적 사항과 식생활 요인을 살펴보기 위해 다중 로지스틱 회귀분석(multiple logistic regression analysis)을 실시하였다. 이 때 보정변수로 에너지 섭취량을 이용하였다.
Ⅲ. 결과 및 고찰
1. 조사대상자의 연령별 체질량 지수 및 대사증후군 관련 생화학 지표
조사대상자의 연령별 체질량 지수 및 대사증후군 관련 생화학 지표에 대한 사항은 Table 1과 같다. 체질량 지수는 연령에 따라 10-14세는 19.7 kg/m2, 15-18세는 21.5 kg/m2로 나타났고, 평균 허리둘레는 10-14세, 15-18세 각각 66.6 cm, 71.9 cm 로 나타났으며, 체질량 지수와 허리둘레는 모두 유의적인 차이를 보였다(p<0.001). 대사증후군 관련 생화학 지표 중 첫 번째로 평균 수축기 혈압이 10-14세, 15-18세 각각 102.3 mmHg, 106.5 mmHg이었고, 평균 이완기 혈압은 각각 62.7 mmHg, 68.0 mmHg로 수축기, 이완기 혈압 모두 유의적이었다(p<0.001). 중성지방은 연령에 따라 10-14세는 87.6 mg/dl, 15-18세는 84.8 mg/dl로 나타났고, 평균 콜레스테롤은 연령별로 각각 160.3 mg/dl, 155.3 mg/dl로 나타났고, HDL 콜레스테롤은 연령별로 각각 50.6 mg/dl, 49.0 mg/dl 나타났다. 마지막으로 공복혈당은 10-14세, 15-18세 각각 90.6 mg/dl, 87.8 mg/dl의 수치를 보였다.
2. 연령별 대사 이상 지표 및 대사증후군 유병률 분포
대사 이상 지표 및 대사증후군 유병률 분포에 대한 결과는 Table 2에 나타냈다. Ko et al.(2013)의 연구와 같이 10-14세, 15-18세로 나누어서 대사 이상 지표의 분포를 분석한 결과 연령별 복부비만은 전체의 경우 8.4%, 10-14세, 15-18세는 각각 7.6%, 9.3%로 나타났다. 고중성지방혈증은 전체 조사대상자가 18.8%, 연령별로는 각각 19.6%, 17.9%로 10-14세에 비해 15-18세가 약 1.7% 낮았다. 저HDL-콜레스테롤혈증은 전체 조사대상자가 13.4%, 연령별로 각각 11.9%, 15.2%로 나타났으며, 공복혈당장애 분포는 다른 대사 이상 지표보다 낮은 비율인 5.2%(전체)로 나타났다. 연령별로는 각각 6.5%, 3.7%였다. 고혈압 분포는 전체 조사대상자가 22.4%, 연령별로는 각각 19.2%, 26.1%로 나타났다. 대사 이상 지표 중 3가지 이상이 해당되는 대사증후군의 유병률은 전체 조사대상자가 4.6%, 10-14세 연령은 4.2%, 15-18세는 5.1%로 15-18세 연령이 약 0.9% 높은 수치로 나타났다. 선행 연구들의 결과를 살펴보면 Cook et al.(2003)에 의해 수정된 NCEP-ATP III 기준을 활용하여 국민건강영양조사 제II기(2001) 10-19세 아동 및 청소년들을 연구한 결과에서 전체 대사증후군 유병률은 7.1%였다(Seo et al. 2006). 동일한 기준을 활용하여 제IV기 1차(2007), 2차(2008) 국민건강영양조사의 만 10-18세 연령의 대사증후군 유병률을 분석한 Ko et al.(2014)의 연구에서는 남성 전체는 4.7%, 여성 전체는 4.3%로 보고되었다. Ford et al.(2005)의 변형된 기준을 활용한 국민건강영양조사 제IV기 2차(2008)의 10-18세 아동 및 청소년 대상자를 중심으로 연구한 Nam & Choi(2014)의 연구에서는 전체대상자의 대사증후군 유병률이 5.8%였으며, 연령별 대사증후군 유병률은 10-11세는 9.8%, 12-14세는 3.9%, 15-18세는 5.0%로 나타났다. 또한, International Diabetes Federation (IDF) 기준을 이용하여 제I기(1998)부터 제IV기 1차(2007)까지 국민건강영양조사의 10-19세 소아청소년의 대사증후군 유병률을 분석한 Huh(2010)의 연구에서는 1998년 3.0%, 2001년 5.3%, 2005년 2.4%, 2007년 4.2%였으며, 동일한 기준을 활용하여 제IV기(2007-2009)부터 제V기 1차(2010) 국민건강영양조사 자료의 아동 및 청소년 대상자를 분석한 Jin(2013)의 연구에서는 2007년 3.1%, 2008년 1.2%, 2009년 1.3%, 2010년 1.0%인 것으로 보고되었다. 본 연구의 결과와 아동 및 청소년의 대사증후군 유병률을 연구한 선행연구 모두 10% 이하의 유병률을 보였으나 연구에 따라 조금씩 차이를 보이고 있는데 이는 연구에 활용된 대사증후군의 진단기준의 차이에 기인된 것으로 사료된다. 추후 성인들의 대사증후군 판정기준인 NCEP-ATP III 기준과 같이 아동 및 청소년의 통일된 기준이 마련되어 보다 심도 있는 연구가 수행되어야 할 것으로 사료된다.
3. 조사대상자의 연령 및 대사증후군 유병여부에 따른 일반적 사항
조사대상자의 연령 및 대사증후군 유병여부에 따른 일반적 사항에 대한 내용은 Table 3에 제시하였다. 평균연령, 거주지역, 교육여부, 가구소득, 어머니의 교육수준, 스트레스 여부 및 수면시간 등의 대부분 일반적 사항에서 유의적인 차이가 나타나지 않았다(성별 분포 및 전체 및 모든 연령대의 비만 여부를 제외). 이 중 통계적으로 유의적인 차이가 있는 성별을 살펴보면 전체 대상자 대사증후군 유병 그룹은 남성이 63.4% 여성은 36.6%로 남성이 여성에 비해 약 26.8% 정도 높았으며, 정상 그룹은 남성이 52.9%, 여성이 47.1%로 대사증후군 유병 그룹에 비해 차이가 크지 않은 것으로 나타났다(p=0.0082). 10-14세 그룹은 정상 그룹과 유병 그룹 간에 남녀의 비율이 유의적인 차이는 없었고, 15-18세 연령의 경우, 대사증후군 유병 그룹의 남성은 69.4% 여성은 30.6%로 남성이 약 38.8% 정도 높은 것으로 나타났다. 그러나 정상 그룹의 경우에는 남성이 53.5%, 여성이 46.5%로 유병 그룹에 비해 차이가 크지 않았다(p=0.0109). 비만여부는 전체 및 모든 연령대에서 유병여부에 따라 유의적인 차이가 있었으며(p<0.001), 세부적으로 살펴보면 전체 대상자의 경우, 대사증후군 유병 그룹은 비만, 과체중 및 보통/저체중 그룹 모두 32~35%의 비율을 보였고, 정상 그룹은 보통/저체중은 87.1%, 과체중은 9.4%, 비만은 3.6%의 비율로 나타났다. 10-14세 대상자는 대사증후군 유병 그룹은 비만, 과체중 및 보통/저체중 그룹 모두 26-37%의 비율을 보였고, 정상 그룹은 보통/저체중은 86.8%, 과체중은 9.3%, 비만은 3.9%의 비율로 나타났다. 마지막으로 15-18세 대상자는 대사증후군 유병 그룹은 비만, 과체중 및 정상/저체중 모두 30~38%의 비율을 보였고, 정상 그룹의 보통/저체중은 87.3%, 과체중은 9.5%, 비만은 3.2%의 비율로 나타났다.
4. 연령 및 대사증후군 유병여부에 따른 식생활 관련 사항
연령 및 대사증후군 유병여부에 따른 식생활 관련 사항은 Table 4에 나타냈다. 식생활 관련 사항 중 15-18세의 식품 안정성에 대한 사항에서만 유의적인 차이가 있었고(p=0.0028), 그 외에 끼니여부, 끼니횟수, 간식여부, 가정식 횟수, 주당 외식횟수에 대한 사항의 경우에는 대사증후군 여부에 따라 유의적인 차이가 없는 것으로 나타났다. 15-18세에서 통계적으로 유의한 식품 안정성에 대한 사항을 살펴보면 전체 조사대상자와 10-14세 연령에서 ‘Enough food secure’은 41-44%의 비율을 보였고, ‘Mildly food insecure’은 모든 대상자에서 50-56%, ‘Moderately/Severely food insecure’은 모두 10% 미만의 비율을 보였다. 15-18세의 경우에는 대사증후군 유병 그룹의 ‘Enough food secure’ 및 ‘Mildly food insecure’에서 43-49%의 비율을 보였고, ‘Moderately/Severely food insecure’은 7.9%의 비율을 보였다. 정상 그룹의 경우에는 ‘Enough food secure’(39%)에 비해 ‘Mildly food insecure’(54.9%)에서 약 15.9% 정도 높은 비율을 보였다.
5. 영양소 섭취량
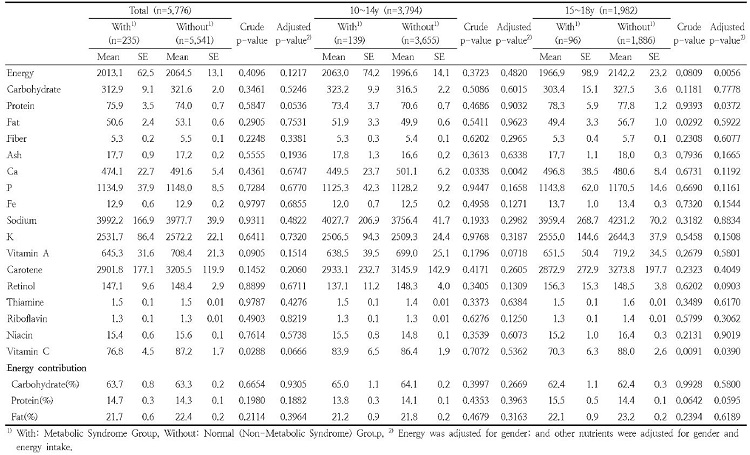
연령 및 대사증후군 유병여부에 따른 영양소 섭취량에 대한 사항은 Table 5에 제시하였다. 에너지 및 다량영양소 중 단백질, 지방 섭취량과 미량영양소 중 칼슘, 비타민 C를 제외한 나머지 영양소의 경우에는 전체대상자 및 모든 연령에서 대사증후군 유병여부에 따라 유의적인 차이가 없는 것으로 나타났다.
첫 번째로 전체 조사대상자의 경우에는 비타민 C 섭취량에서 대사증후군 유병여부에 따라 보정되지 않은 경우에 유의적인 차이가 있었다(Crude p-value=0.0028). 두 번째로 10-14세 연령은 칼슘 섭취량에서 대사증후군 유병여부에 따라 보정여부에 관계없이 유의적인 차이가 있었다(Crude p-value=0.0338, Adjusted p-value=0.0042). 세 번째로 15-18세 연령은 에너지(Adjusted p-value=0.0056)와 단백질 섭취량(Adjusted p-value=0.0372)의 경우에는 대사증후군 유병여부에 따라 보정된 경우에 유의적인 차이가 있었으며, 지방 섭취량은 보정되지 않은 경우에 유의적인 차이가 있었다(Crude p-value=0.0292). 또한, 비타민 C 섭취량의 경우에는 보정여부에 관계없이 모두 유의적인 차이가 있는 것으로 나타났다((Crude p-value=0.0091, Adjusted p-value=0.0390). 마지막으로 나트륨의 경우에는 유의적인 차이는 없었으나 전체대상자와 모든 연령에서 3,700-4,250 mg 사이의 섭취량을 보였다. 이는 2015년에 개정된 한국인 영양소섭취기준(Ministry of Health and Welfare 2015)과 World Health Organization( World Health Organization & Food and Agriculture Organization 2003)의 목표 섭취량인 2,000 mg에 비해 약 1.8-2.1배 정도 높은 것으로 나타났다. 높은 나트륨 섭취와 같은 식습관은 아동 및 청소년기에서 성인기까지 이어질 수 있고, 또한, 성인기의 만성질병(Cutler et al. 1997; Karppanen & Mervaala 2006; Strazzullo et al. 2009)과도 관련이 있으므로 나트륨 저감화를 위한 식생활 교육 및 가이드라인이 필요할 것으로 사료된다.
6. 식품 섭취량
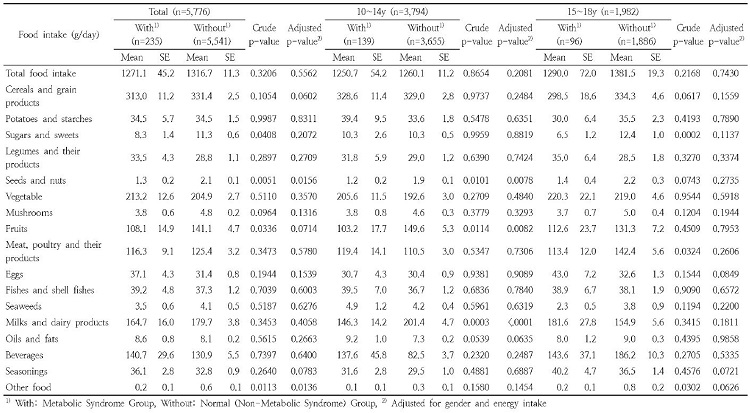
연령 및 대사증후군 유병여부에 따른 식품 섭취량에 대한 사항은 Table 6에 나타냈다. 당류 섭취량, 종실류/견과류 섭취량, 과일 섭취량, 육류 섭취량, 유제품류 섭취량 및 기타식품 섭취량을 제외한 나머지 식품 섭취량의 경우에는 전체대상자 및 모든 연령에서 대사증후군 유병여부에 따라 유의적인 차이가 없는 것으로 나타났다. 첫 번째로 전체대상자의 경우에 당류 및 과일류 섭취량은 성별 및 에너지 섭취량으로 보정되지 않은 경우에 대사증후군 유병여부에 따라 유의적인 차이가 있었으며(Crude p-value<0.05). 종실류/견과류 및 기타식품 섭취량의 경우에는 보정여부에 관계없이 대사증후군 유병여부에 따라 유의적인 차이가 있었다(Crude p-value<0.05, Adjusted p-value<0.05). 두 번째로 10-14세 연령은 대사증후군 유병여부에 따라 종실류/견과류, 과일류 및 유제품 섭취량에서 보정여부에 관계없이 유의적인 차이가 있었다(Crude p-value<0.05, Adjusted p-value<0.01). 15-18세의 경우에는 당류, 유제품류 및 기타식품 섭취량에서 대사증후군 유병여부에 따라 보정되지 않은 경우에 유의적인 차이가 있었다(Crude p-value<0.05).
한편, 연령 및 대사증후군 유병여부에 따른 식품 섭취량에 대한 사항 중 채소 및 과일 섭취량의 경우 전체 대상자, 10-14세 및 15-18세 대상자 모두 대사증후군 유병여부와 관계없이 채소 및 과일을 합친 총 섭취량이 WHO(World Health Organization & Food and Agriculture Organization 2003) 및 WCRF ( World Cancer Research Fund 2007)의 기준인 400g 이상 보다 낮은 것으로 나타났다. 이들 식품 섭취량 중 채소 및 과일을 합친 평균 섭취량의 경우, 2006, 2011 청소년건강행태온라인조사를 수행한 청소년들의 채소 및 과일 섭취를 분석한 Kim et al.(2015)의 연구에서는 청소년들의 하루 1회 이상 채소 및 과일 섭취빈도는 2006년에 비해 2011년에 김치가 제외된 채소는 약 13% 정도, 주스가 제외된 과일은 약 12% 정도 감소하는 것으로 보고하였다. 또한, 제IV기(2007-2009)부터 제VI기 1차(2013)까지 국민건강영양조사의 만 7-19세 아동 및 청소년을 분석한 Kwon & Kim(2015)의 결과에서는 아동 및 청소년의 채소 및 과일 섭취량이 400g 미만인 것으로 보고되었다. 선행연구와 본 연구의 결과를 토대로 보았을 때 추후 채소 및 과일 섭취를 증진시키기 위한 식생활 교육이 필요할 것으로 사료된다.
7. 대사증후군 유병여부와 관련된 영향요인
대사증후군 유병여부와 관련된 영향요인에 대한 사항은 Table 7에 제시하였다. 첫 번째로 전체 조사 대상자 중 성별의 경우에는 남성에 비해 여성의 대사증후군 확률은 55.8%(OR=0.442)로 감소하였으며(p<0.01), 연령은 1세 증가할 때 마다 대사증후군 유병 확률은 1.14배(OR=1.136)증가하는 것으로 나타났다(p<0.05). 비만 여부의 경우에는 보통/저체중에 비해 과체중의 대사증후군 유병 확률은 9.48배(OR=9.477) 증가하였고(p<0.001), 비만은 20.95배(OR=20.954) 증가하는 것으로 나타났다(p<0.001). 외식여부의 경우에는 하루 1회 이상 외식을 하는 경우에 비해 주 1회 미만 외식을 하는 경우에 대사증후군 유병 확률이 6.07배(OR=6.070) 증가하였다(p<0.01). 마지막으로 15-18세의 연령 중 성별의 경우, 남성에 비해 여성의 대사증후군 유병 확률은 66.2%(OR=0.338) 감소한 것으로 나타났다(p<0.01). 비만 여부의 경우에는 보통/저체중에 비해 과체중의 대사증후군 유병 확률은 12.16배(OR=12.158) 증가하였고(p<0.001), 비만은 22.48배(OR=22.480) 증가하는 것으로 나타났다(p<0.001). 끼니횟수의 경우에는 하루 3끼니 모두 섭취하는 경우에 비해 하루 1끼니를 섭취하는 경우에 대사증후군 유병 확률이 약 4.3배(OR=4.300) 증가하였다(p<0.01).
전체적으로 대사증후군 유병여부와 관련된 영향요인 결과들을 종합해 보면 남성보다는 여성이, 연령이 증가할수록, 비만여부가 과체중 이상의 경우에 대사증후군의 유병 확률이 높은 것으로 볼 수 있으며, 10-14세 연령에서는 외식 횟수의 감소에 따라 대사증후군 유병 확률이 증가하였다. 그러나 선행 연구들에서 상업적 외식의 증가는 지방과 에너지 섭취량이 높아질 수 있으므로 비만과 같은 만성질환의 증가와 관련이 있는 것으로 보고되었다(Binkely et al. 2000; Lin & Frazao 1997; Nielsen et al. 2002ab). 본 연구의 결과가 선행연구 결과와 상이한 것은 주 1회 미만 외식횟수의 경우 모든 집단에서 10% 미만의 비율인 것이 하나의 이유로 생각된다. 또한, 국민건강영양조사에 수록된 외식횟수 문항 항목의 경우에는 단체급식을 포함했기 때문에 이와 같은 결과가 나타난 것으로 사료된다. 급식은 선행연구(Chung et al. 2006)의 결과에 따르면 대부분 영양전문가에 의해 관리되고 있는 것이 상업적 외식과 다른 점 중에 하나이며, 가정식과 상업적 외식에서 제공된 식사보다 영양학적으로 우수한 것으로 보고되었다. 그러나 조사대상자 개개인의 외식과 급식에서 제공된 식사의 이용횟수가 정확히 어느 정도 인지는 본 연구의 결과로는 알 수 없기 때문에 국민건강영양조사와 같은 대규모 조사의 외식/급식 설문문항의 확장된 개발이 필요하며, 이를 이용한 연구의 활성화 역시 필요할 것으로 생각된다. 또한, 끼니횟수의 경우 3끼니를 모두 먹는 경우에 비해 1끼니를 먹는 15-18세 연령에서 유병 확률이 증가하였는데 이는 끼니를 대신해서 간식으로 대체하는 경우와 제대로 섭취하지 못하는 경우인 것으로 생각된다. 따라서 아동 및 청소년을 중심으로 한 끼니의 중요성에 대한 연구들이 앞으로 더욱 필요할 것으로 생각된다.
Ⅳ. 요약 및 결론
본 연구는 만 10-18세 아동 및 청소년들의 대사증후군 유병 여부에 따라 일반적 사항 및 식생활 양상의 차이를 분석하고, 유병률에 영향을 주는 요인에 대해서도 조사하고자 하였다. 본 연구의 주요 결과를 요약하면 다음과 같다.
대사증후군 관련 생화학 지표 중 평균 수축기 혈압은 10-14세, 15-18세 각각 102.3 mmHg, 106.5 mmHg이었고, 평균 이완기 혈압은 각각 62.7 mmHg, 68.0 mmHg 로 수축기, 이완기 혈압 모두 유의적인 차이가 있었다(p<0.001). 중성지방은 연령에 따라 10-14세는 87.6 mg/dl, 15-18세는 84.8 mg/dl로, 평균 콜레스테롤는 연령별로 각각 160.3 mg/dl, 155.3 mg/dl, HDL 콜레스테롤은 각각 50.6 mg/dl, 49.0 mg/dl 나타났다. 또한, 공복혈당은 10-14세, 15-18세 각각 90.6 mg/dl, 87.8 mg/dl의 수치를 보였다.
대사 이상 지표 및 대사증후군 유병률 분포는 연령별 복부비만은 각각 7.6%, 9.3%로 나타났다. 고중성지방혈증은 19.6%, 17.9%로, 저HDL-콜레스테롤혈증의 경우에는 연령별로 각각 11.9%, 15.2%로 나타났으며, 공복혈당장애 분포는 다른 대사 이상 지표보다 낮은 비율인 6.5%, 3.7%였다. 고혈압 분포는 19.2%, 26.1%로 나타났다. 이들 대사 이상 지표 중 3가지 이상이 해당되는 대사증후군의 유병률은 전체 조사대상자는 4.6%, 10-14세는 4.2%, 15-18세는 5.1%로 15-18세 연령이 약 0.9% 높은 수치로 나타났다.
대사증후군 유병여부와 관련된 영향요인에 대한 사항에서는 전체 조사대상자와 15-18세 연령에서 남성에 비해 여성의 대사증후군 유병 확률이 감소하였다. 전체 조사대상자와 10-14세에서 연령이 1세 증가할 때 마다 대사증후군 유병 확률은 증가하는 것으로 나타났다. 모든 조사대상자에서 비만 여부의 경우에는 보통/저체중에 비해 과체중, 비만의 대사증후군 유병 확률은 증가하였다. 또한, 10-14세 연령에서는 하루 1회 이상 외식을 하는 경우에 비해 주 1회 미만 외식을 하는 경우에 대사증후군 유병 확률이 6.07배(OR=6.070) 증가하였다. 15-18세의 경우, 끼니횟수에서 하루 3끼니 모두 섭취하는 경우에 비해 하루 1끼니를 섭취하는 경우에 대사증후군 유병 확률이 약 4,3배(OR=4.300) 증가하였다.
이러한 결과들을 토대로 보았을 때 아동 및 청소년을 중심으로 한 대사증후군 연구에 있어서 다양한 식생활 변수들의 개발을 통해 보다 확장된 연구가 더욱 필요할 것으로 보이며, 앞으로의 연구에서 이러한 결과들을 토대로 대사증후군 예방을 위한 식생활 교육 및 가이드라인 구축이 필요할 것으로 사료된다.
Acknowledgments
This study was supported by the grant from the Cooperative Research Program for Agriculture Science & Technology Development (no. PJ01142702), Rural Development Administration, Republic of Korea.
References
- Back, S, (2008), Do obese children exhibit distinguishable behaviors from normal weight children? - Based on literature review , Korean J Community Nutr, 13(3), p386-395.
-
Carnethon, MR, Loria, CM, Hill, JO, Sidney, S, Savage, PJ, Liu, K, (2004), Coronary artery risk development in young adults study. Risk factors for the
metabolic syndrome: the Coronary Artery Risk Development in Young Adults (CARDIA) study,
1985-2001
, Diabetes Care, 27(11), p2707-2715.
[https://doi.org/10.2337/diacare.27.11.2707]

-
Chen, W, Xu, J, Srinivasan, SR, Berenson, GS, Li, S, (2005), Metabolic syndrome variables at low levels in childhood are beneficially associated
with adulthood cardiovascular risk
, Diabetes Care, 28(1), p138-143.
[https://doi.org/10.2337/diacare.28.1.126]

- Chung, SJ, Kang, SH, Song, SM, Ryu, SH, Yoon, J, (2006), Nutritional quality of Korean adults' consumption of lunch prepared at home, commercial places, and institutions: analysis of the data from the 2001 National Health and Nutrition Survey , Korean J Nutr, 39(8), p841-849.
-
Cook, S, Weitzman, M, Auinger, P, Nguyen, M, Dietz, WH, (2003), Prevalence of a metabolic syndrome phenotype in adolescents: findings from the third
National Health and Nutrition Examination Survey, 1988-1994
, Arch Pediatr Adolesc Med, 157(8), p821-827.
[https://doi.org/10.1001/archpedi.157.8.821]

- Cutler, JA, Follmann, D, Allender, PS, (1997), Randomized trials of sodium reduction: An overview, Am J Clin Nutr, 65(S2), p643S-651S.
-
Ford, ES, Ajani, UA, Mokdad, AH, (2005), The metabolic syndrome and concentrations of C-reactive protein among U.S. youth
, Diabetes Care, 28(4), p878-881.
[https://doi.org/10.2337/diacare.28.4.878]

-
Han, MR, Lim, JH, Song, Y, (2014), The effect of high-carbohydrate diet and low-fat diet for the risk factors of
metabolic syndrome in Korean adolescents: Using the Korean National Health and Nutrition
Examination Surveys(KNHANES) 1998-2009
, J Nutr Health, 47(3), p186-192.
[https://doi.org/10.4163/jnh.2014.47.3.186]

- Huh, K, (2010), Metabolic syndrome in Korean children and adolescents; from the Korean NHANES 1998~2007 data analysis , Master's Thesis, Inje University, p1-26.
-
Isomaa, B, Almgren, P, Tuomi, T, Forwen, B, Lahti, K, Nissen, M, Taskinen, MR, Groop, L, (2001), Cardiovascular morbidity and mortality associated with the Metabolic syndrome
, Diabetes Care, 24(4), p683-689.
[https://doi.org/10.2337/diacare.24.4.683]

- Jin, SY, (2013), Prevalence and associated factors of the metabolic syndrome in Korean children and adolescents finding from the Korean National Health and Nutrition Examination Survey, 2007-2010 , Master's Thesis, Kangwon National University, p1-69.
-
Karppanen, H, Mervaala, E, (2006), Sodium intake and hypertension, Prog Cardiovasc Dis, 49(2), p59-75.
[https://doi.org/10.1016/j.pcad.2006.07.001]

-
Kim, HJ, Ju, SY, Park, CR, Park, YK, (2016), Relationship between Kimchi and Metabolic Syndrome in Korean Adults: Data from the
Korea National Health and Nutrition Examination Surveys (KNHANES) 2007∼2012
, J Korean Diet Assoc, 22(3), p151-162.
[https://doi.org/10.14373/JKDA.2016.22.3.151]

-
Kim, J, Jo, I, (2011), Grains, vegetables, and fish dietary pattern is inversely associated with the risk of
metabolic syndrome in South Korean adults
, J Am Diet Assoc, 111(8), p1141-1149.
[https://doi.org/10.1016/j.jada.2011.05.001]

-
Kim, MH, (2012), Eating habit, body image, and weight control behavior by BMI in Korean female high
school students: using Korea youth risk behavior web-based survey 2010 data
, Korean J Food Nutr, 25(3), p579-589.
[https://doi.org/10.9799/ksfan.2012.25.3.579]

-
Kim, Y, Kwon, YS, Park, YH, Choe, JS, Lee, JY, (2015), Analysis of consumption frequencies of vegetables and fruits in Korean adolescents
based on Korea youth risk behavior web-based survey (2006, 2011)
, Nutr Res Pract, 9(4), p411-419.
[https://doi.org/10.4162/nrp.2015.9.4.411]

-
Ko, MJ, Lee, EY, Kim, K, (2013), Characteristics of metabolic syndrome based on clustering pattern among Korean
adolescents: findings from the Korean National Health and Nutrition Examination Survey,
2007-2008
, Eur J Pediatr, 172(2), p193-199.
[https://doi.org/10.1007/s00431-012-1857-7]

-
Kwon, SY, Park, M, Song, YJ, (2013), The study of metabolic risk factors and dietary intake in adolescent children by the
status of mothers’ metabolic syndrome: Using the data from 2007-2010 Korean National
Health and Nutrition Examination Survey
, J Nutr Health, 46(6), p531-539.
[https://doi.org/10.4163/jnh.2013.46.6.531]

-
Kwon, YS, Kim, Y, (2015), Assessment on dietary diversity according to Korean dietary pattern score of Korean
adolescents and children: using 2007~2013 Korea National Health and Nutrition Examination Survey
(KNHANES) Data
, Korean J Food Cook Sci, 31(5), p660-675.
[https://doi.org/10.9724/kfcs.2015.31.5.660]

- Lee, CG, Moon, JS, Choi, JM, Nam, CM, Lee, SY, Oh, KW, Kim, YT, (2008), Normative blood pressure references for Korean children and adolescents , Korean J Pediatr, 51(1), p33-41.
-
Lee, S, Lee, KW, Oh, JE, Cho, MS, (2015), Nutritional and health consequences are associated with food insecurity among Korean
elderly: Based on the fifth(2010) Korea National Health and Nutrition Examination Survey
(KNHANES V-1)
, J Nutr Health, 48(6), p519-529.
[https://doi.org/10.4163/jnh.2015.48.6.519]

- Lin, BH, Frazao, E, (1997), Nutritional quality of foods at and away from home, Food Rev, 20, p33-40.
-
Lobstein, T, Baur, L, Uauy, R, (2004), Obesity in children and young people: a crisis in public health, Obes Rev, 5(S1), p4-85.
[https://doi.org/10.1111/j.1467-789X.2004.00133.x]

-
Lutsey, PL, Steffen, LM, Stevens, J, (2008), Dietary intake and the development of the metabolic syndrome: the atherosclerosis
risk in communities study
, Circulation, 117(6), p754-761.
[https://doi.org/10.1161/CIRCULATIONAHA.107.716159]

- Ministry of Health and Welfare, (2015), Dietary reference intakes for Koreans, Ministry of Health and Welfare, p1-916.
- Moon, JS, Lee, SY, Nam, CM, Choi, JM, Choe, BK, Seo, JW, Oh, K, Jang, MJ, Hwang, SS, Yoo, MH, Kim, YT, Lee, CG, (2008), 2007 Korean National Growth Charts: review of developmental process and an outlook , Korean J Pediatr, 51(1), p1-25.
-
Nam, HM, Choi, MJ, (2014), Prevalence of metabolic syndrome and metabolic abnormalities in Korea children and
adolescents and nutrient intakes -using 2008 the Korea National Health and Nutrition Examination
Survey-
, Korean J Community Nutr, 19(2), p133-141.
[https://doi.org/10.5720/kjcn.2014.19.2.133]

-
Nielsen, SJ, Siega-Riz, AM, Popkin, BM, (2002a), Trends in energy intake in U.S. between 1977 and 1996: similar shifts seen across age
groups
, Obes Res, 10(5), p370-378.
[https://doi.org/10.1038/oby.2002.51]

- Nielsen, SJ, Siega-Riz, AM, Popkin, BM, (2002b), Trends in food locations and sources among adolescents and young adults , Prev Med, 35(2), p107-113.
-
Park, HS, Park, JY, Cho, SI, (2006), Familial aggregation of the metabolic syndrome in Korean families with adolescents
, Atherosclerosis, 186(1), p215-221.
[https://doi.org/10.1016/j.atherosclerosis.2005.07.019]

-
Song, S, Kim, EK, Hong, S, Shin, S, Song, YJ, Baik, HY, Joung, H, Paik, HY, (2015), Low consumption of fruits and dairy foods is associated with metabolic syndrome in
Korean adults from outpatient clinics in and near Seoul
, Nutr Res Prac, 9(5), p554-562.
[https://doi.org/10.4162/nrp.2015.9.5.554]

- Shim, JS, Oh, K, Nam, CM, (2008), Association of household food security with dietary intake - based on the third(2005) Korea National Health and Nutrition Examination Survey(KNHANES III) , Korean J Nutr, 41(2), p174-183.
-
Strazzullo, P, D'Elia, L, Kandala, NB, Cappuccio, FP, (2009), Salt intake, stroke, and cardiovascular disease: meta-analysis of prospective studies
, BMJ, 339, pb4567.
[https://doi.org/10.1136/bmj.b4567]

- World Cancer Research Fund, (2007), American institute for cancer research, summary: Food, nutrition, physical activity, and the prevention of cancer. A Global Perspective. A Global Perspective , American Institute for Cancer Research, p1-9.
- World Health Organization, Food and Agriculture Organization, (2003), Total fat. in: diet, nutrition and prevention of chronic diseases. Report of a Joint WHO/FAO Expert Consultation, World Health Organization, p1-56.
-
Yu, Y, Song, YJ, (2015), Three clustering patterns among metabolic syndrome risk factors and their
associations with dietary factors in Korean adolescents: based on the Korea National Health and
Nutrition Examination Survey of 2007-2010
, Nutr Res Prac, 9(2), p199-206.
[https://doi.org/10.4162/nrp.2015.9.2.199]